¿Hasta qué edad puedo congelar mis óvulos?
En 2017, la edad media de la maternidad en España —que lleva en aumento desde 1975— superó los 32 años, según el último informe del Instituto Nacional de Estadística (INE). Ese mismo año, revelan los datos del CSIC, un 30,3% de las mujeres tuvo su primer hijo a los 35 años o más y un 6,6% con más de 40. Con estos datos sobre la mesa, no es de extrañar que una de las búsquedas más recurrentes en google sea “congelar óvulos a los 40”.
El aumento de la edad a la que las mujeres españolas deciden ser madres no es casualidad. Las circunstancias socioeconómicas como la crisis, el aumento del paro, los trabajos precarios y la conciliación laboral son algunas de las causas de este cambio, que va unido a la necesidad de buscar alternativas para poder ser madres más tarde porque la fertilidad empieza a decaer a partir de los 36, aclaró a BuenaVida Juan Antonio García Velasco, director del Instituto Valenciano de Infertilidad (IVI) de Madrid.
Una de ellas es el proceso conocido como vitrificación, que consiste en congelar óvulos fértiles para usarlos en el momento en el que la mujer quiera tener hijos. España es puntera en esta técnica, asegura Vincenzo Pavone, científico titular del IPP-CSIC y autor principal, junto a Sara Lafuente, de los proyectos EDNA (Egg donation in Europe) y BIOARREME (La bioeconomía de la reproducción): “Los ciclos de fecundación in vitro (FIV) con donación de óvulos en España representan más del 50% de todos los realizados en Europa”. De hecho, continúa, “hay 450.100 embriones almacenados y 84.000 óvulos”. Pero, ¿cómo funciona el proceso? Respondemos de la mano de los expertos a las dudas más comunes.
¿A qué edad debo congelar mis óvulos?
La duda que asalta a la mayoría de las mujeres que se plantean preservar sus óvulos es cuál es la mejor edad para hacerlo, pues la reserva ovárica es finita y va mermando a medida que se cumplen años. Y lo mismo sucede con su calidad. La respuesta, indica el director médico de HM Fertility Center, Isidoro Bruna, es sencilla: cuánto más joven, mejor. Y recomienda: “antes de los 35 años”. A partir de ese momento “las probabilidades de éxito van disminuyendo”, aclara. ¿A los 40 sigue mereciendo la pena? “La probabilidad de que funcione es menor, aunque es posible”, asegura Bruna.
¿Cuántos óvulos es necesario congelar?
No existe una cifra mágica que garantice el embarazo. No obstante, “existen estudios que estiman entre 15 y 20 el número de ovocitos que podrían permitir una gestación en el futuro, con un 80% de probabilidad”, asegura Alexandra Izquierdo, directora médica de ProcreaTec Clínica Internacional de Fertilidad.
¿Cómo se extraen los óvulos?
Antes de iniciar el proceso, el médico realizará una ecografía transvaginal para descartar patologías ginecológicas y para realizar un recuento de folículos antrales —reserva ovárica—. También una analítica normal y un perfil hormonal para definir con más precisión la capacidad que tienen sus ovarios para poder generar folículos, que son los sacos donde se encuentran los óvulos inmaduros.
Después, se realiza un proceso de estimulación ovárica a través de un tratamiento hormonal, que consiste en una inyección subcutánea diaria durante unos 10 o 12 días: “El objetivo es provocar que el ovario fabrique más óvulos en el mismo tiempo”, aclara Bruna. Durante este periodo de tiempo, la mujer debe asistir a consulta para realizarse ecografías cada dos o tres días.
“La especie humana está preparada para tener embarazos de un solo embrión, por lo que habitualmente la ovulación es de un único óvulo. Las ovulaciones de dos o tres óvulos, lo que daría lugar a embarazos espontáneos gemelares o triples, son casos excepcionales. Esta estimulación da lugar a que el organismo desarrolle varios en un mismo ciclo”, añade Izquierdo.
A las 36 horas de haber constatado que están maduros —es decir, que tienen el tamaño adecuado—, se procede a su extracción en quirófano mediante una punción por vía vaginal, que suele durar menos de 15 minutos y se realiza bajo una sedación anestésica general, que —indica Bruna— es muy suave y tiene un tiempo de recuperación muy corto, entre una y dos horas. Aunque el procedimiento es indoloro y al terminarlo se puede hacer vida normal, Izquierdo señala que es posible que la paciente sienta molestias similares a las premenstruales.
¿Cuánto duran congelados?
“La vitrificación de ovocitos consiste en una congelación ultrarrápida que evita la formación de cristales de hielo”, indica Bruna. Una vez congelados se conservan en contenedores de seguridad con nitrógeno líquido a -196ºC, por lo que “pueden permanecer preservados durante decenas de años y presentar la misma calidad que si acabasen de ser extraídos, tras su desvitrificación”, añade. De hecho, en 2017 nació un bebé cuyo embrión se había congelado 25 años antes.
Una vez desvitrificados, casi todos son viables: “Entre un 85% y un 95% de ellos”, aclara Bruna. Este proceso, continúa este experto, es equivalente a la primera parte de una fecundación in vitro: “Su diferencia reside en que, una vez obtenidos, en lugar de proceder a su fecundación, se congelan”.
¿Qué sucede cuando se decide ser madre?
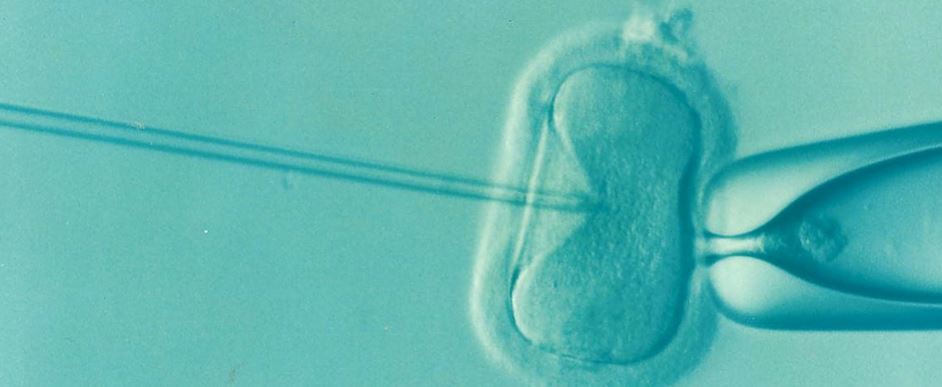
El proceso es muy sencillo: una vez desvitrificados, hay que fecundar los ovocitos con el semen de la pareja o de un donante para obtener los embriones y transferirlos al útero mediante las técnicas de fecundación in vitro (FIV) o la microinyección espermática (ICSI). En la primera, los espermatozoides y el óvulo se colocan en un medio de cultivo simple con glucosa durante unas 18 horas para que ocurra la fecundación; y en la segunda, se inyectan los espermatozoides con una microaguja en el núcleo del ovocito. Posteriormente se transfieren al útero “uno o dos embriones como máximo para evitar embarazos múltiples”, aclara Bruna.
“Este proceso se puede hacer en un ciclo natural (durante la ovulación, cuando el cuerpo de la mujer se prepara para albergar un posible embrión) o con una pequeña medicación que solo exige tomar unos comprimidos o ponerse parches transdérmicos en aras a desarrollar un endometrio (mucosa interna del útero) adecuado”, explica Bruna.
Ahora bien, se debe tener en cuenta la edad de la mujer para usar los óvulos. Agustín Ballesteros, presidente de la Sociedad Española de Fertilidad (SEF), aclara que el límite recomendado para su uso son los 50 años, siempre y cuando la mujer no tenga ningún problema de salud que contraindique el embarazo.
¿Cuánto cuesta el tratamiento? ¿Se puede hacer por la Seguridad Social?
El precio de la vitrificación de ovocitos (incluida la punción, visitas a la clínica, hormonas, etcétera) oscila entre los 2.500 y los 3.200 euros, aunque depende de la clínica. Algunas incluyen en este precio los cinco primeros años de criopreservación. Después, el coste anual de mantenimiento de los óvulos varía entre los 150 y los 350 euros. Por ahora, la sanidad pública solo cubre el tratamiento en procesos de preservación de fertilidad por cáncer, pero no para posponer la maternidad.
¿Tiene efectos secundarios?
Sí. Uno de los efectos secundarios más importantes a largo plazo es el síndrome de hiperestimulación ovárica (SHO), que ocurre por la combinación de niveles elevados de estradiol en sangre — la hormona esteroide sexual femenina— con la hormona b-HCG recombinante, la empleada para desencadenar la ovulación, justo 36 horas antes de la inseminación o de la punción. Esto, explica izquierto, “provoca una distensión abdominal con retención de líquidos”. Aunque se trata de un efecto secundario que ocurre durante el tratamiento y “desaparece con la siguiente regla”, aclara Bruna. Gracias al seguimiento personal que se hace a la paciente, “la aparición de este síndrome es un hecho excepcional”, conrinúa Izquierdo.
Por otro lado, Rocío Núñez Calonge, directora científica de la Clínica Tambre, señala que la edad avanzada, el tabaquismo y las alteraciones importantes del peso corporal pueden aumentar las probabilidades de sufrir complicaciones durante el tratamiento. Así como podrían aparecer trastornos psicológicos, como ansiedad o depresión, a lo largo del proceso.
A pesar de esto, “los ciclos de vitrificación o de fecundación in vitro son muy seguros y eficaces”, asegura Bruna y recuerda que en España se realizan cientos de miles. Por ejemplo, solo en 2015, según datos del Registro del Ministerio de Sanidad, la cifra ascendió a los 156.865. “Los riesgos inherentes al procedimiento son mínimos (0,1%), mucho menores que los de muchas intervenciones quirúrgicas ambulatorias”, concluye Bruna.
En: Buena Vida